Actualizado el:
de
Center for Vein Restoration

Las venas varicosas no aparecen de la noche a la mañana.
Como muchos problemas de salud, los signos y síntomas pueden seguir un camino lento y predecible que a menudo se descarta o se considera “normal”. En el caso de la insuficiencia venosa, la causa principal de las venas varicosas y las arañitas, las señales suelen comenzar con venas superficiales que parecen inofensivas. Pero estas pueden terminar provocando daños graves en la piel o úlceras abiertas.
Por eso, entender las etapas de la enfermedad venosa puede ayudarte a actuar a tiempo, cuando el tratamiento es más sencillo y efectivo.
Ya sea que tengas una molestia leve en las piernas o hinchazón, saber en qué parte del espectro de la insuficiencia venosa te encuentras es clave para proteger tu salud a largo plazo. Este blog desglosa cada etapa de las venas varicosas en términos claros y sencillos para que puedas decidir cuándo es el momento de acudir a un especialista en venas.

Desde las arañitas hasta las úlceras abiertas, cada etapa de la enfermedad venosa cuenta una historia, y actuar temprano puede cambiar el final. Si has notado molestias, hinchazón o cambios en la piel de tus piernas, es momento de que un especialista en venas te evalúe. En Center for Vein Restoration, nuestros médicos certificados utilizan herramientas y tratamientos avanzados para detener la enfermedad venosa antes de que afecte tu calidad de vida.
¡Tus piernas están hablando! Escúchalas y contacta a CVR hoy.
📞 Llama a CVR al 240-965-3915
📅 O programa tu cita en línea AQUÍ
Dentro de cada vena de las piernas hay válvulas unidireccionales que mantienen la sangre fluyendo hacia el corazón. Cuando estas válvulas se debilitan o dañan, la sangre se devuelve y se acumula en las venas. Los médicos llaman a esta condición insuficiencia venosa, que puede provocar varios problemas, incluyendo venas varicosas y arañitas. Con el tiempo, la presión adicional estira las paredes de las venas, haciendo que se abulten, se retuerzan o se vuelvan visibles bajo la piel.
Según el sistema de salud de Mayo Clinic, los efectos de la gravedad, combinados con estar de pie o sentado por períodos prolongados, hacen que las venas de las piernas sean especialmente vulnerables, lo que explica por qué las venas varicosas son tan comunes en la parte inferior del cuerpo. Sin tratamiento, esta condición puede empeorar y aumentar el riesgo de hinchazón, daño en la piel y úlceras en las piernas.
Esa sensación de pesadez, la hinchazón o los cambios de color en la piel de tus piernas no son solo señales de envejecimiento; pueden ser la manera en que tu cuerpo te advierte sobre una enfermedad venosa. Las venas varicosas progresan con el tiempo, y esperar demasiado puede llevar a úlceras dolorosas y daños permanentes. En Center for Vein Restoration, nuestro equipo de expertos está aquí para diagnosticar y tratar tus problemas venosos antes de que se vuelvan más graves. No ignores las señales: da el primer paso hacia el alivio hoy mismo.

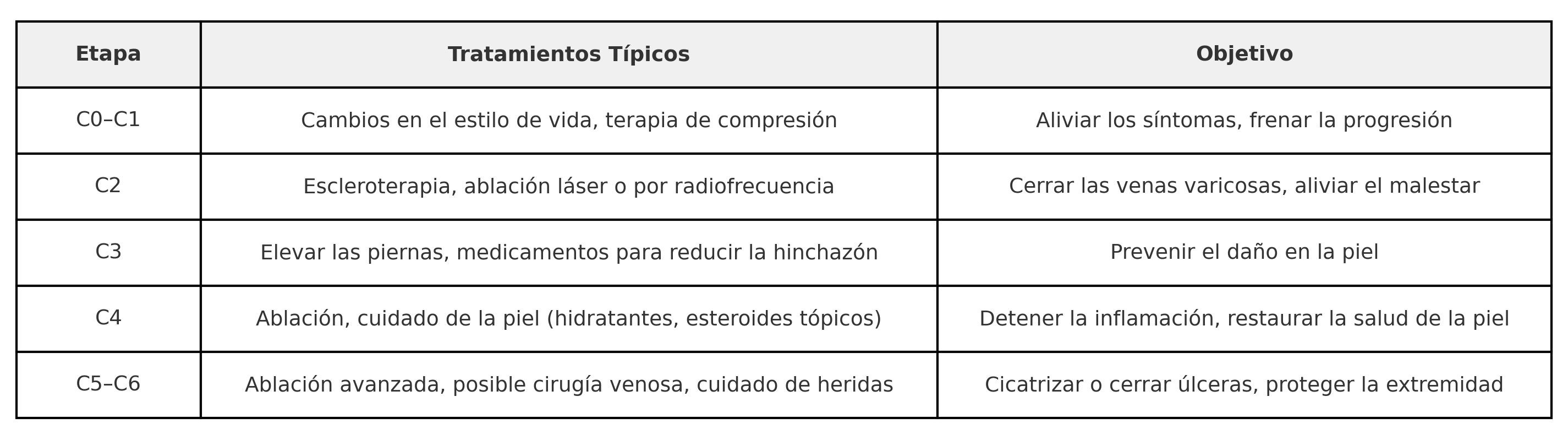
Los médicos y especialistas en venas utilizan la clasificación CEAP para evaluar las venas varicosas. Como lo detalla la Biblioteca Nacional de Medicina de EE.UU. (NIH), CEAP representa Signos Clínicos (Clinical), Etiología, Anatomía y Fisiopatología; sin embargo, las etapas clínicas ("C") son las que los pacientes deben conocer.
A continuación, te mostramos una guía fácil de entender sobre las siete etapas clínicas, de C0 a C6. Piénsalo como una serie de señales en el camino... ¡excepto que esta es una ruta que quieres detener lo antes posible!
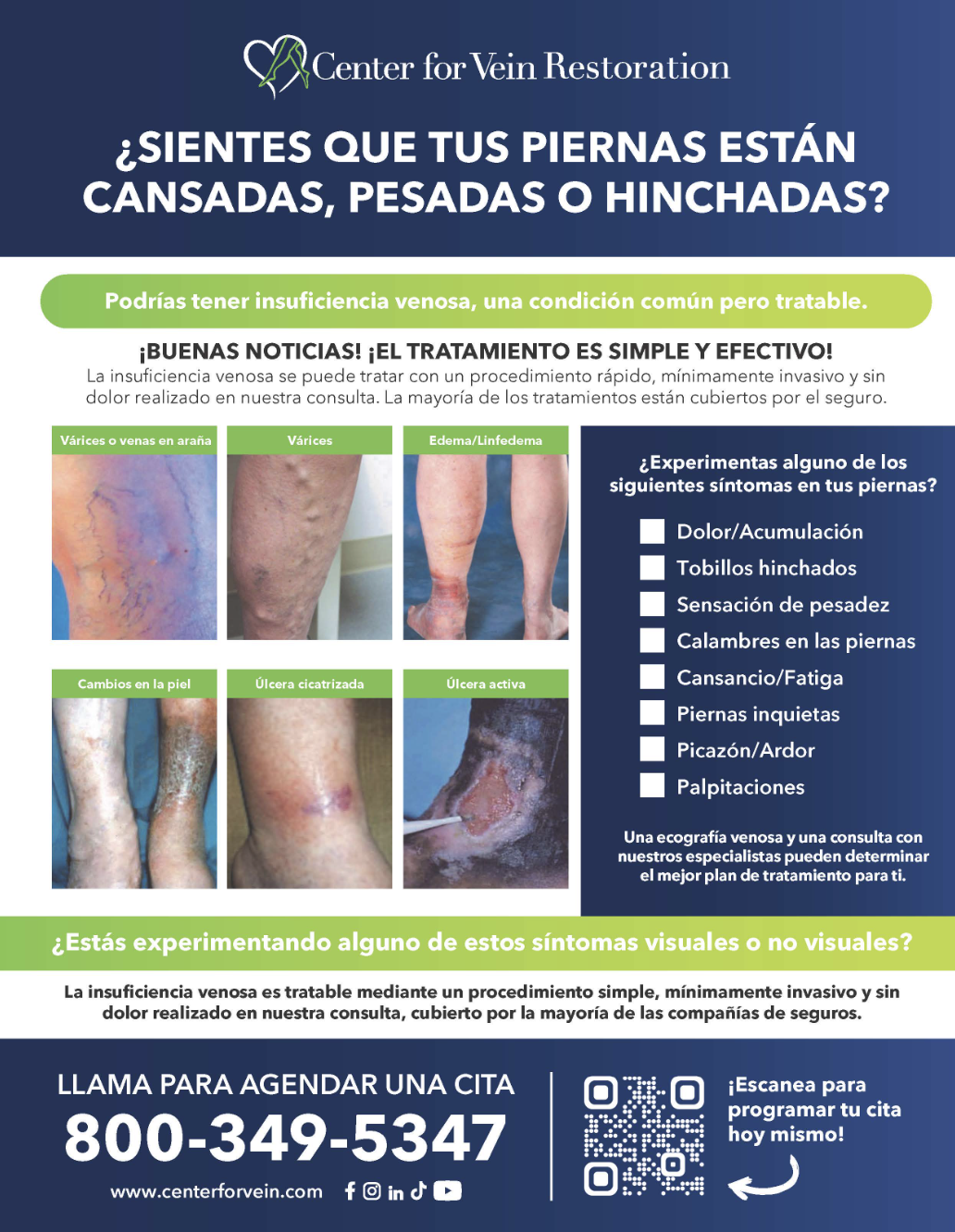
Etapa C0–C1: La Señal Temprana
Puedes sentir dolor leve en las piernas o calambres nocturnos. Las arañitas son una preocupación estética, pero también un aviso. Un especialista en venas suele recomendar ejercicio, elevar las piernas y usar medias de compresión para ayudar a frenar el avance de la enfermedad venosa.
La terapia de compresión es una forma sencilla y efectiva de mejorar la circulación en tus piernas. La Cleveland Clinic señala que esta terapia ayuda a que las válvulas venosas impulsen la sangre hacia arriba, reduciendo la hinchazón, aliviando el dolor y previniendo la acumulación de sangre.
Etapa C2: Venas Varicosas Clásicas
Las venas varicosas no solo son poco estéticas, también pueden causar dolor en las piernas, pesadez, picazón o ardor. Un especialista certificado de Center for Vein Restoration puede realizar un ultrasonido para mapear las válvulas defectuosas. Procedimientos rápidos y ambulatorios, como la escleroterapia o la ablación con láser, pueden cerrar las venas problemáticas sin necesidad de una cirugía invasiva. Estos tratamientos mínimamente invasivos son seguros, efectivos y te permiten caminar el mismo día y volver a tu rutina habitual con mínimas restricciones.
Etapa C3: Aparece la Hinchazón
La hinchazón (edema) es más que una molestia; indica que la presión está escapando hacia los tejidos blandos. Si no se trata, la piel puede estirarse y debilitarse. Los expertos de CVR recomiendan atención médica temprana en esta etapa para evitar el siguiente paso: el daño cutáneo.
Etapa C4: Cambios en la Piel
Manchas marrones ("óxido"), piel engrosada o erupciones son señales de inflamación continua, que puede volverse permanente. Tratar la insuficiencia venosa en esta etapa incluye cerrar las venas defectuosas y cuidar la piel dañada a través de procedimientos mínimamente invasivos combinados con un adecuado cuidado dérmico.
Etapa C5: Una Úlcera Cicatrizada
Una herida que se abrió y luego cerró indica que el flujo sanguíneo sigue siendo deficiente. El uso constante de terapia de compresión y cuidado especializado de heridas, mediante chequeos regulares con un médico de CVR, es fundamental para mantener la integridad de la piel y evitar que la úlcera se reabra.
Etapa C6: Úlcera Activa — El Tiempo es Vital
Una llaga abierta cerca del tobillo es dolorosa y puede infectarse. El tratamiento debe ser multidisciplinario, combinando terapia avanzada para las venas, cuidado de heridas y, en algunos casos, injertos de piel.
Un estudio publicado en Seminars in Interventional Radiology y reportado por el NIH destaca que las úlceras venosas en las piernas, una consecuencia grave de la insuficiencia venosa crónica, requieren más que un cuidado local de la herida para una curación exitosa. Los autores enfatizan que abordar el reflujo venoso subyacente u obstrucciones a través de terapia de compresión e intervenciones es fundamental para cerrar las úlceras y evitar su recurrencia.
Sin tratar el problema venoso de raíz, las úlceras pueden volverse crónicas, costosas e incapacitantes.
Si estás lidiando con dolor, calambres, hinchazón o venas visibles, no lo ignores. Estos son signos de insuficiencia venosa crónica, una condición progresiva que solo empeora sin atención adecuada. Cuanto antes busques tratamiento, más fácil será resolverlo.
Center for Vein Restoration se especializa en tratamientos venosos rápidos y efectivos que te devuelven a tu vida sin cirugía mayor ni tiempo de inactividad. Agenda una cita hoy mismo y detén la enfermedad venosa antes de que avance más.

Esperar a que las venas estén “lo suficientemente mal” puede permitir que pequeños problemas se conviertan en úlceras graves. La atención oportuna detiene el efecto dominó: válvulas dañadas → acumulación de sangre → hinchazón → deterioro de la piel. El tratamiento ambulatorio temprano puede cerrar las venas fallidas, redirigir la sangre hacia venas saludables y mejorar tu calidad de vida.
Un especialista de CVR comienza con una historia clínica y un ultrasonido dúplex sin dolor. Esta prueba muestra el flujo sanguíneo y localiza las válvulas defectuosas. La imagenología dúplex guía tu plan de tratamiento personalizado y respalda la necesidad de cobertura por parte del seguro en etapas avanzadas.
CVR acepta muchos seguros médicos, incluidos Aetna, Amerigroup, Anthem, Blue Cross/Blue Shield, Cigna, MultiPlan, Medicaid, Medicare y más.
¿Tienes preguntas sobre tu seguro? Llama al 240-965-3915 y habla con un Representante de Servicios al Paciente.
Todos los procedimientos en Center for Vein Restoration se realizan en un entorno ambulatorio cómodo, utilizando anestesia local. La recuperación es rápida, lo que te permite volver a tus actividades diarias casi de inmediato, con mínimas restricciones. La mayoría de los pacientes incluso pueden manejarse por sí mismos antes y después del tratamiento.
• Dolor o pesadez persistente en las piernas después del trabajo
• Hinchazón que deja marcas de calcetín al final del día
• Piel con picazón o manchas marrones en la parte inferior de la pierna
• Cualquier llaga abierta cerca del tobillo
Estas señales indican que tus venas en las piernas están pidiendo ayuda. Un médico certificado de Center for Vein Restoration puede evaluar tu enfermedad, explicarte tus opciones y personalizar tu tratamiento para que puedas seguir adelante sin miedo a futuras úlceras.
